0 (530) 371 18 55
Serebral Palsi Tedavisinde Çok Yönlü-Multimodal Yaklaşımın Kritik Önemi: Biyopsikososyal Entegrasyon ve Fonksiyonel Sonuçlara Etkisi
BÖLÜM I: GİRİŞ VE PARADİGMA DEĞİŞİMİ
1.1. Serebral Palsi (SP) Tanımı ve Tedavinin Amacı
Serebral Palsi (SP), gelişmekte olan fetal veya bebeklik beyninde meydana gelen ilerleyici olmayan bozukluklara atfedilen, hareket ve duruş gelişimindeki kalıcı bozukluklar grubudur.1 Bu bozukluklar, aktivite kısıtlılığına neden olur. SP’nin kendisi bir “hastalık” olmaktan ziyade, motor fonksiyonu etkileyen kalıcı bir durumdur. Dolayısıyla, tedavinin amacı durumu “tamamen iyileştirmek” değildir.2 Beyin hasarı geri döndürülemezken, iyi rehabilitasyon uygulamaları ile bireylerin bağımsız bir yaşam kurma, eğitim alma ve sosyal rollerine devam etme yeteneği önemli ölçüde artırılabilir.2
SP tedavisindeki ana hedefler, aktif hareketin desteklenmesi, hareketin deneyimlenmesi ve aşırı kas gerginliğinin (spastisitenin) regüle edilmesidir.4 Esas amaç, fonksiyonel yetenekleri maksimize etmek, ikincil komplikasyonları önlemek ve bireyin genel yaşam kalitesini en üst düzeye çıkarmaktır.
1.2. Merkezi Tema: Biyopsikososyal ve Multimodal Yaklaşımın Zorunluluğu
Serebral Palsi’nin klinik tablosu, sadece motor bozukluklardan ibaret değildir; genellikle bilişsel, iletişimsel ve psikososyal sorunlarla birlikte seyreder. Bu karmaşık yapı, tek bir disiplin veya tedavi yönteminin yeterli olamayacağı anlamına gelir. SP tedavisindeki modern yaklaşım, biyopsikososyal paradigmayı temel alır.5
Kanıtlar, klinik değerlendirme ve yönetimde bütüncül bir yaklaşıma ihtiyaç olduğunu göstermektedir. Özellikle SP’li çocuklarda ağrı, oldukça yaygın ve çok faktörlü bir sorundur ve sıklıkla yeterince tanınmamaktadır.6 Bu tablo karşısında, fiziksel terapileri, bağlamsal destekleri ve uygun olduğunda tıbbi veya cerrahi müdahaleleri eş zamanlı olarak entegre eden, bireyselleştirilmiş ve multimodal stratejilerin kullanımı desteklenmektedir.5
Tek Kiple Tedavinin (Monoterapi) Zarar Potansiyeli
Literatürdeki en önemli çıkarımlardan biri, tedavi stratejilerinin çok disiplinli olmaması durumunda hastanın yaşam kalitesinin ciddi şekilde tehlikeye gireceğidir. SP’de beyin hasarı non-progresif olsa da, spastisiteye bağlı olarak gelişen ikincil kas-iskelet sistemi komplikasyonları (kontraktürler, kalça subluksasyonu ve skolyoz) ilerleyicidir.7 Bu komplikasyonlar, erken ve düzenli izleme ile önlenmezse, fonksiyonel kaybı derinleştirir.
Sadece terapi (örneğin yalnızca fizik tedavi) kullanılarak kas uzunluğunun yeterince korunamayacağına dair endişeler mevcuttur.8 Özellikle yüksek riskli popülasyonda (kontraktür geliştirme riski yüksek olanlar), terapiye ek olarak Botulinum Toksin A (BT-A) enjeksiyonları veya Seçici Dorsal Rizotomi (SDR) gibi daha invaziv yöntemlerin eklenmesi, maliyet-etkinlik ve zaman yönetimi açısından daha uygun olabilir.8 Tek bir tedavi yöntemine odaklanmak, hastanın sadece hareket kısıtlılığını sürdürmekle kalmaz, aynı zamanda önlenebilir ciddi deformitelerin gelişmesine izin verir.
BÖLÜM II: TEDAVİ YÖNETİMİ VE BİREYSELLEŞTİRME
2.1. Erken Teşhis ve Yoğun Müdahalenin Önemi
Serebral Palsi tedavisinde başarı, erken müdahaleye sıkı sıkıya bağlıdır. Tedaviye ne kadar erken başlanırsa, çocukların gelişimsel engellerin üstesinden gelme şansı o kadar artar.3 Erken müdahale, beyindeki doğal plastisiteyi optimize etmek ve çocukların motor ile bilişsel sonuçlarını iyileştirmek için yoğun, motor öğrenme odaklı, göreve özel yaklaşımlar ve çevresel zenginleştirmeyi kullanır.7
Ayrıca, ailelerin erken dönemde desteklenmesi de kritiktir. Aileler, tanı sürecinden memnun kalmadıklarında daha fazla stres ve depresyon yaşamaktadır; bu nedenle erken teşhis ve bunu takiben erken müdahale ile ebeveynden ebeveyne destek, aileler tarafından tercih edilen bir yaklaşımdır.7
2.2. Kişiselleştirilmiş Tedavi Planının Temelleri
SP’nin her bireyde farklı belirtiler ve şiddet dereceleri göstermesi nedeniyle, her hastaya ayrı bir tedavi planı oluşturulması zorunludur. Her kişiye uyan standart bir tedavi protokolü yoktur.3
Başarılı bir tedavi planı, sadece fizyolojik sınıflandırmayı değil (spastisite, ataksi vb.), aynı zamanda işlevsel sınıflandırma sistemlerini de kullanmalıdır.10 Bu sistemler arasında Kaba Motor İşlev Sınıflandırma Sistemi (GMFCS), El Becerileri Sınıflandırma Sistemi (MACS) ve İletişim İşlev Sınıflandırma Sistemi (CFCS) bulunur. GMFCS, çocuğun kaba motor kapasitesini, hareketliliğini ve dışarıdan yardıma olan gereksinimini beş düzeyde sınıflandırarak, ortopedi pratiği dahil olmak üzere tüm ekibe yol gösterir.10
Klinik uygulamanın kalitesi, terapistlerin kişisel tercihlerinden ziyade, en etkili müdahaleleri belirlemek için kanıta dayalı kılavuzları bir çerçeve olarak kullanmasına dayanmalıdır.11 Ancak literatürde, yüksek kaliteli kanıtların sınırlı olması, yetersiz değerlendirme araçlarının varlığı ve zayıf disiplinler arası entegrasyon nedeniyle klinik uygulamada tutarlılık eksikliği devam etmektedir.5 Bu durum, uluslararası kılavuzların (AACPDM, APTA) rehberliğinde multidisipliner ekibin koordinasyonunun güçlendirilmesi gerektiğini vurgular.
2.3. Disiplinler Arası Tedavi Hedeflerinin Matrisi
Multimodal tedavi, farklı disiplinlerin senkronize ve ölçülebilir hedeflere ulaşmasını gerektirir. Tedavi yaklaşımları, her bir disiplinin spesifik fonksiyonel sonuçlar üzerindeki etkisine göre planlanmalıdır.
Disiplinler Arası Tedavi Hedeflerinin Matrisi (Özet)
| Tedavi Disiplini | Birincil Klinik Hedef | Fonksiyonel Çıktı Ölçütü | Örnek Müdahale |
| Fizik Tedavi (PT) | Kaba Motor Beceriler, Kas Gücü, Mobilite | GMFCS Düzeyi, Yürüme Hızı/Kapasitesi | Görev Odaklı Eğitim, Hidroterapi, Ortezleme |
| Ergoterapi (OT) | Günlük Yaşam Aktiviteleri (ADL), İnce Motor | MACS Düzeyi, PEDI-Self-Care Skoru | Adaptif Cihazlar, Çevre Düzenlemeleri |
| Konuşma/Yutma Terapisi (SLP) | İletişim, Güvenli Beslenme | AGS/AAC Kullanımı, Artikülasyon Düzeyi | Yutma manevraları, Konuşma Üretici Cihazlar |
| Pediatrik Rehabilitasyon Uzmanı | Spastisite/Distoni Yönetimi, Komplikasyon Önleme | Modifiye Ashworth Skoru, Kontraktür Oranı | BT-A Enjeksiyonları, ITB Pompası Yönetimi |
| Ortopedi | Deformite Düzeltilmesi | Reimers İndeksi (Kalça Sublüksasyonu), Skolyoz Açısı | Ortopedik Cerrahi, Tendon Uzatmaları |
BÖLÜM III: MOTOR FONKSİYON VE REHABİLİTASYON STRATEJİLERİ
3.1. Fizik Tedavi ve Rehabilitasyon Yöntemleri
Fizyoterapi, Serebral Palsi yönetiminin temel taşıdır ve hareket yeteneğini geliştirmeyi, kas gücünü ve esnekliği artırmayı amaçlar. Egzersiz müdahalelerinin etkinliğini değerlendiren sistematik incelemeler, tedavinin hedeflenen sonuçları üzerindeki etkisine dair önemli ayrışmalar ortaya koymaktadır.
Kanıtlar, egzersiz müdahalelerinin SP’li çocuklarda yürüme hızı ve kas gücü üzerinde anlamlı derecede faydalı etkilerle ilişkili olduğunu göstermektedir.12 Bu, egzersizin bireyin aktif hareketini destekleme ve mobiliteyi artırma potansiyelini doğrular. Ancak, aynı kanıtlar, egzersiz müdahalelerinin kaba motor fonksiyonun genel düzeyi (GMFCS seviyesi) üzerinde anlamlı bir etkisinin olmadığını da göstermiştir.12
Bu bulgu, rehabilitasyon uzmanları için önemli bir ayrımı işaret eder: Fizik tedavi, beynin hasarlı motor kapasitesini (GMF) geri getirmeyebilir, ancak kalan nöral yolları ve kas-iskelet potansiyelini kullanarak bireyin performansını (yürüme hızı, kas gücü) optimize eder. Tedavi, GMFCS seviyesini değiştirmese bile, o seviye içindeki işlevselliği, katılımı ve yaşam kalitesini artırabilir. Bu ayrımın ailelere ve eğitimcilere doğru aktarılması, gerçekçi beklentiler oluşturmak açısından kritik öneme sahiptir.
Özel eğitim teknikleri arasında görev odaklı eğitim ve Sanal Gerçeklik (VR) destekli eğitimler yer alır. Bu teknikler, motor ve uzuv fonksiyonlarını iyileştirmede etkili bulunmuştur.13
3.2. Nörogelişimsel Tedavi (NDT/Bobath) Tartışması
Nörogelişimsel Tedavi (NDT) veya Bobath Konsepti, uzun yıllardır yaygın olarak uygulanan bir yöntem olmasına rağmen, kanıt düzeyi ve etkinliği konusunda ciddi metodolojik sınırlamalar mevcuttur. Sistematik incelemeler, genel olarak Bobath Konsepti’nin diğer yaklaşımlardan üstün olduğuna dair bir kanıt bulunmadığını teyit etmektedir.11 Hatta bazı kanıtlar, diğer müdahalelerin daha etkili olduğunu öne sürmesine rağmen, NDT uygulaması klinisyenler arasında hala yaygındır.14
Bu durum, uygulayıcıların kişisel tercihlerini değil, en etkili tedaviyi belirlemek için bilimsel kanıta dayalı kılavuzları bir çerçeve olarak kullanmalarının zorunluluğunu ortaya koymaktadır.11 Üstünlüğü kanıtlanmamış bir yönteme zaman ve kaynak ayırmak, hastanın yürüme hızını ve kas gücünü artırdığı bilimsel olarak gösterilmiş olan görev odaklı, yoğun egzersiz bazlı tedavilerden mahrum kalmasına yol açabilir. Bu nedenle modern rehabilitasyon, nöromotor bozukluklara spesifik, yoğun ve ölçülebilir sonuçlar hedefleyen yaklaşımları desteklemelidir.
3.3. Yardımcı Cihazlar ve Hidroterapi
Yürüme Analizi ve Ortez Kullanımı: Ortezler (ayak bileği cihazları, yürüme destekleri) ve tekerlekli sandalyeler, mobilite ve hizalamayı desteklemek amacıyla tedavinin ayrılmaz bir parçasıdır [Query Input]. Ortezlere olan uyumun, BT-A enjeksiyonları gibi spastisiteyi azaltan müdahaleler sonrası arttığı gözlemlenmiştir.15
Hidroterapi: Su içinde yapılan egzersizler, vücut ağırlığının azalması ve suyun direnci sayesinde kasların gevşemesine ve hareket açıklığının güvenli bir şekilde artırılmasına yardımcı olur [Query Input]. Bu yöntem, özellikle kas gerginliğinin veya ağrının yönetilmesinde multimodal yaklaşıma değerli bir tamamlayıcıdır.16
BÖLÜM IV: SPASTİSİTE VE NÖROMUSKÜLER YÖNETİM
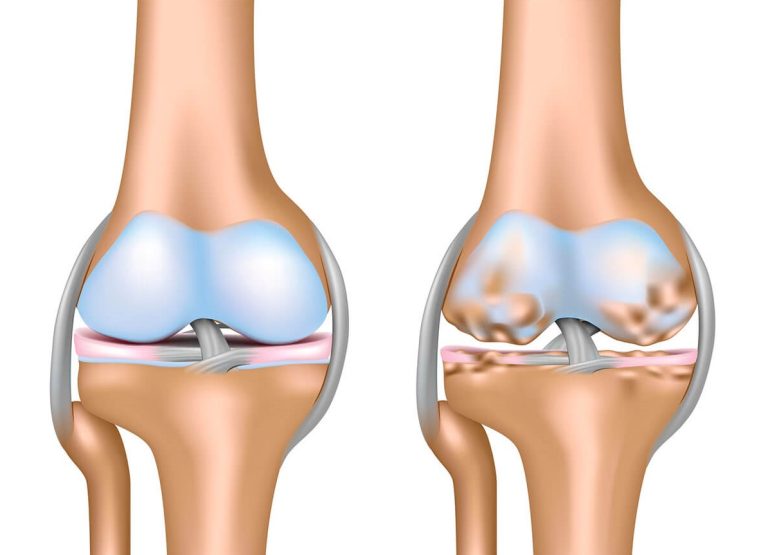
Spastisite, SP’li bireylerin hareket kısıtlılığının ve ikincil deformite riskinin ana nedenidir. Spastisite yönetimi, ilaç tedavileri ve cerrahi seçeneklerin rehabilitasyon ile entegre edilmesini gerektirir.
4.1. Botulinum Toksin A (BT-A) Enjeksiyonları
BT-A, Clostridium botulinum bakterisinden elde edilen ve sinir uçlarına etki ederek kasları geçici olarak gevşeten bir nörotoksindir.15
Uygulama ve Kombinasyon Protokolleri
BT-A, yaygın spastisiteden ziyade, hedeflenebilir sınırlı kas gruplarındaki (fokal spastisite) tonusu azaltmak için etkili bir seçenektir.17 Temel kullanım amacı, hareket kısıtlamalarını azaltmak ve günlük yaşam aktivitelerini kolaylaştırmaktır.15
Botulinum toksininin etkisi geçicidir ve genellikle 3 ila 6 ay sürer.15 Bu geçici gevşeme süresi, multimodal tedavide bir fırsat penceresi yaratır. Kas gevşemesinin sağlandığı bu süre zarfında, hastanın yoğun fizik tedavi programından alacağı fayda ve ortezlere olan uyumu önemli ölçüde artar.15 Yoğun fizik tedavi, bu geçici etki süresinin ötesinde de hastanın fonksiyonel kazanımlar elde etmesini sağlayabilir.15
Uygulama sonrası kısa süreli alçı uygulamaları (kasting), özellikle erken dönemde mevcut olan yumuşak kontraktürlerin hafifletilmesine katkıda bulunabilir.15 Örneğin, dinamik ekinus deformitesinde tek başına BT-A uygulaması ile alçı uygulamasının benzer etki süresine sahip olduğu gösterilmiştir.18
Riskler arasında, alçı uygulamalarına bağlı bası yaraları gibi komplikasyonlar yer alsa da, deneyimli bir uzman tarafından yapılan uygulamalarda bu riskler oldukça düşüktür.15
4.2. Seçici Dorsal Rizotomi (SDR)
SDR, spastisitenin kalıcı olarak azaltılması amacıyla omurilikten gelen bazı duyusal sinir liflerinin cerrahi olarak kesildiği bir nöroşirürjik prosedürdür [Query Input].
SDR İçin Hasta Seçim Kriterleri ve Post-Operatif Zorunluluk
SDR, nörolojik bir “sıfırlama” sağladığı için kalıcı bir etkiye sahiptir. Ancak bu müdahale, katı multimodal değerlendirme kriterlerine dayanır. Tipik olarak bilateral spastik SP’li, belirgin ataksi veya distonisi olmayan ve yürüme potansiyeline sahip (genellikle GMFCS Düzey II veya III) 3 ila 12 yaş arası çocuklar için uygundur.19 Hastanın iyi gövde kontrolüne ve alt ekstremitede yerçekimine karşı iyi kuvvete sahip olması gereklidir.20
SDR’nin başarısı, cerrahiyi takiben gerçekleştirilen yoğun rehabilitasyona sıkı sıkıya bağlıdır. Ameliyat sonrası dönemde, çocuğun en az altı ay ve bir yıla kadar uzayan yoğun fizik tedaviye ihtiyacı vardır.19 Bu yoğun program, güç kazanımını, denge ve hizalanmayı geliştirmeyi amaçlar. Bilimsel çalışmalar, prosedürü takiben fizik tedavi uygulanan çocukların, sadece fizik tedavi uygulananlara göre kaba motor yeteneklerinde anlamlı ölçüde daha fazla iyileşme yaşadığını kanıtlamıştır.19 Bu, cerrahi müdahalenin tek başına bir amaç değil, rehabilitasyon hedeflerine ulaşılması için gerekli yapısal fırsat penceresini açan bir katalizör olduğunu gösterir.
4.3. İntratekal Baklofen Pompası (ITB)
ITB, aşırı şiddetli ve genel (global) spastisite veya distoni durumlarında, oral ilaçların yetersiz kaldığı veya yan etkiler nedeniyle kullanılamadığı durumlarda cerrahi olarak implante edilen bir pompa sistemidir [Query Input]. Omurilik sıvısına sürekli olarak kas gevşetici ilaç (Baklofen) vererek spastisiteyi yönetir. Bu yöntem genellikle GMFCS Düzey IV ve V gibi şiddetli motor kısıtlılığı olan hastalarda endikedir.
4.4. Spastisite Yönetiminde Multi-Kipli Karar Algoritması
Spastisite yönetimi, hastanın fonksiyonel düzeyine ve spastisitenin yaygınlığına göre hiyerarşik olarak planlanmalıdır.
Spastisite Yönetiminde Farmakolojik ve Cerrahi Seçeneklerin Karşılaştırılması
| Tedavi Yöntemi | Temel Endikasyon | GMFCS Düzeyi (Tipik) | Etki Mekanizması ve Süresi | Rehabilitasyon İle Entegrasyon |
| Oral İlaçlar (Baklofen, Diazepam) | Hafif/Orta genel spastisite, ağrı/uyku yönetimi | Tüm Düzeyler | Merkezi Sinir Sistemi Gevşetici (Sürekli) | Yan etki potansiyeli yüksektir. Fonksiyonel kazanca katkısı sınırlı olabilir. |
| Botulinum Toksin A (BT-A) | Lokalize/Fokal Spastisite (belirli kas grupları) | I, II, III | Geçici Kimyasal Denervasyon (3-6 Ay) | Kritik: Etki süresince yoğun fizyoterapi ve ortezleme uyumu gereklidir.15 |
| Seçici Dorsal Rizotomi (SDR) | Spastik Dipleji, Dinamik Spastisite | II, III | Kalıcı Nöroşirürjik Sinir Kesisi (Kalıcı Etki) | Zorunlu: Cerrahi sonrası minimum 6 ay yoğun rehabilitasyon esastır.19 |
| İntratekal Baklofen (ITB) | Yaygın, Şiddetli (Global) Spastisite/Distoni | IV, V | Sürekli İlaç Salınımı (Uzun Süreli) | Fonksiyonu koruma, ağrı ve konfor yönetimine odaklı destekleyici fizyoterapi. |
BÖLÜM V: CERRAHİ GİRİŞİMLER VE UZUN DÖNEM FONKSİYONEL SONUÇLAR
5.1. Ortopedik Cerrahi
Ortopedik cerrahi girişimler, spastisitenin uzun vadede neden olduğu veya yönetilemeyen kas-iskelet problemlerini düzeltmek için multimodal yaklaşımın önemli bir parçasını oluşturur [Query Input]. Bu prosedürler, kasları uzatmayı, tendonları fonksiyonel olarak transfer etmeyi veya kemik deformitelerini (örneğin kalça subluksasyonu, skolyoz) düzeltmeyi içerebilir [Query Input].
Ortopedik cerrahinin temel amacı, kalıcı deformite düzeltilmesi yoluyla ağrıyı azaltmak ve özellikle GMFCS düzeyi daha yüksek olan bireylerde oturma dengesi, ayakta durma veya yürüme fonksiyonunu destekleyen uygun biyomekanik hizalamayı sağlamaktır. Ortopedik cerrahi müdahaleler, genellikle spastisite yönetiminin yetersiz kaldığı veya deformitenin fiks hale geldiği çocukluğun ilerleyen dönemlerinde, son çare olarak uygulanır. Cerrahi sonrası rehabilitasyon, kazanımların sürdürülmesi ve fonksiyonel adaptasyon için zorunludur.
BÖLÜM VI: İLETİŞİM, BESLENME VE GÜNLÜK YAŞAM BECERİLERİ
6.1. Ergoterapi (İş ve Uğraşı Terapisi)
Ergoterapi (OT), çocuğun çevresiyle etkileşim kurma ve giyinme, yemek yeme, yazma gibi günlük yaşam aktivitelerini (ADL) bağımsız bir şekilde yapabilme yeteneğini artırmayı hedefler.21 OT müdahaleleri, ince motor becerilerin geliştirilmesi, oyun ve öğrenme becerilerine katılımın artırılması üzerine odaklanır.
Kanıtlar, OT müdahalelerinin SP’li çocuklarda kaba motor fonksiyonu, mobiliteyi ve mesleki performansı etkili bir şekilde artırdığını göstermektedir.22 Bu sonuçlar, OT’nin fonksiyonel sonuçları optimize etmek için pediatrik rehabilitasyon programlarına entegrasyonunu desteklemektedir.22 Ergoterapistler ayrıca, özel kaşıklar veya kalem tutucular gibi adaptif cihazları önerir ve çocuğun ev, okul ve topluluk ortamlarına uyumunu sağlamak için çevresel düzenlemeler yapar.21
6.2. Konuşma ve Yutma Terapisi
Konuşma ve Dil Patolojisi (SLP), iletişim kurma becerilerini ve güvenli beslenme mekanizmalarını geliştirmeyi amaçlar.
Artikülasyon ve Dil: Konuşma terapisi, artikülasyon (ses çıkarma) ve genel dil becerilerini geliştirir [Query Input].
Yutma Terapisi: Ağız-motor fonksiyon bozukluğu olan çocuklarda, beslenme sırasında boğulma (aspirasyon) riskini azaltmak ve beslenmeyi güvenli hale getirmek için yutma manevraları ve adaptasyonlar üzerinde çalışılır [Query Input].
Alternatif ve Artırılmış İletişim Sistemleri (AGS/AAC)
Konuşamayan veya konuşması yetersiz olan çocuklar için semboller, kartlar, harf panoları veya konuşma üreten özel cihazlar (AGS/AAC) kullanılır.23 AAC, mevcut konuşmayı desteklemek (Artırılmış) veya konuşmanın yerine geçmek (Alternatif) için kullanılır.23
Erken dönemde AAC’ye erişim, dil gelişiminin en hızlı olduğu kritik dönemde önemlidir.24 Araştırmalar, AAC kullanımının sözel konuşmayı engellemediğini veya azalttığını iddia eden efsaneyi çürütmektedir; aksine, AAC kullanımı sözel konuşmayı ve dil gelişimini destekler.24 Erken erişim (bebeklik ve erken yürümeye başlama döneminde), çocuğun dil gelişimi, sosyal katılım ve genel refahı için büyük faydalar sunar.24 AAC’nin bir iletişim aracı olarak benimsenmesi, çocuğun istek, ihtiyaç ve duygularını ifade etmesine yardımcı olarak iletişim kuramamanın neden olduğu hırçınlık, öfke nöbetleri ve diğer davranışsal zorlukları azaltabilir.24 Bu, AAC’nin sadece bir iletişim aracı değil, aynı zamanda bilişsel ve psikososyal sağlığı destekleyen aktif bir müdahale aracı olduğunu gösterir.
BÖLÜM VII: PSİKOSOSYAL VE BİLİŞSEL DESTEK
Biyopsikososyal yaklaşım, duygusal refah ve eğitimsel uyum olmadan fonksiyonel bağımsızlığın tam olarak elde edilemeyeceğini kabul eder.5
7.1. Özel Eğitim ve Bilişsel Gelişim
Serebral Palsinin nörolojik etkileri, sıklıkla öğrenme problemleri ve zihinsel etkilerle ilişkilidir.26 Özel eğitim, öğrenme güçlüklerini desteklemek, okula uyumu sağlamak ve bilişsel gelişimi teşvik etmek için hayati öneme sahiptir [Query Input]. AAC gibi iletişim araçlarının erken kullanımı, okul çağındaki çocukların derse katılımını kolaylaştırarak öğrenmeyi daha erişilebilir hale getirir.24
7.2. Psikolojik Destek ve Duygusal Yönetim
SP’li çocuklar, özel gereksinimleriyle bağlantılı olarak yoğun duygusal sorunlar yaşayabilir; bunlar arasında öfke, kaygı, korku, üzüntü ve içe kapanma gibi belirtiler bulunur.25 Duygusal sorunların belirtileri uyku problemleri, kendine ve çevreye zarar verme eğilimi, hızlı duygu durum değişimleri ve ilişki kurmada zorlanma şeklinde ortaya çıkabilir.25
Psikolojik danışmanlık ve çocuk terapisi, çocuğa adaptasyon, motivasyon ve duygusal destek sağlamanın yanı sıra, ebeveynlere de bu süreçte rehberlik eder.25 Bütüncül yönetim, yaşam kalitesini artırmak için rekreasyonel terapi 21 gibi bağlamsal desteklerin entegrasyonunu da gerektirir. Tedavinin nihai amacı, sadece fiziksel kısıtlamaları değil, aynı zamanda duygusal refahı ve sosyal katılımı maksimize etmektir.
BÖLÜM VIII: KANITA DAYALI UYGULAMA VE KLİNİK KILAVUZLAR
Uygulayıcıların ve kurumların, tedavi stratejilerinin etkinliğini artırmak için en son bilimsel verilere ve uluslararası konsensuslara dayanması esastır. Kanıt düzeyinin düşük olduğu alanlarda (örneğin NDT), klinisyenlerin yüksek düzeyde kanıt içeren görev odaklı yaklaşımlara yönelmesi bir zorunluluktur.
8.1. Uluslararası Kılavuzlar ve Konsensus Belgeleri
Klinik uygulamadaki tutarsızlıkları gidermek ve disiplinler arası entegrasyonu güçlendirmek için, Serebral Palsi alanında uzmanlaşmış uluslararası kuruluşların yayımladığı kılavuzlar temel alınmalıdır.
Amerikan Serebral Palsi ve Gelişimsel Tıp Akademisi (AACPDM): AACPDM 27, çocukluk başlangıçlı engelleri olan bireyler için en iyi mevcut kanıtlara dayanan Klinik Bakım Yolları (Care Pathways) ve uygulama önerileri yayımlamaktadır.7 Bu kılavuzlar, ağrı, kas-iskelet sağlığı, mental sağlık ve nörolojik sağlık dahil olmak üzere geniş bir alanı kapsar.28
Amerikan Fizik Tedavi Derneği (APTA): APTA 1, kanıta dayalı araştırma ve klinik özetler sunarak fizik tedavi uzmanlarının doğru uygulama yapmasına rehberlik eder.
8.2. Yüksek Etkili Hakemli Tıp Dergileri ve Biyomekanik Araştırmalar
SP alanındaki ilerlemeler, multidisipliner dergiler aracılığıyla yayımlanmaktadır. Başlıca kaynaklar arasında Developmental Medicine & Child Neurology, Clinical Biomechanics 29, Gait & Posture 29 ve ulusal bilimsel yayınlar (TOTBİD Dergisi 10) yer alır.
Güncel biyomekanik araştırmalar, SP’li çocukların tedavisinde yeni nüanslar ortaya koymaktadır. Örneğin, son çalışmalar, seçici gönüllü motor kontrol (Selective Voluntary Motor Control, SMC) düzeyindeki farklılıkların, çocuklarda yürüme, oyun ve spor aktiviteleri sırasında gereken becerikli hareketleri etkilediğini göstermektedir.29 Düşük SMC’ye sahip çocuklarda gözlemlenen biyomekanik bozukluklar, sadece spastisiteyi değil, aynı zamanda nörolojik kontrol kalitesini hedefleyen bireyselleştirilmiş değerlendirmelerin ve müdahalelerin tasarlanması gerektiğini destekler.29 Bu bulgu, tedavi ekibinin artık sadece kuvvetlendirmeye değil, aynı zamanda motor kontrol kalitesini iyileştirmeye de odaklanması gerektiğini, bunun da fizyoterapi ve nörolojik cerrahi arasındaki koordinasyonu daha da derinleştirmesi gerektiğini ortaya koyar.
BÖLÜM IX: SONUÇ VE KLİNİK TAVSİYELER
9.1. Başarılı Rehabilitasyonun Anahtarı: Koordinasyon ve Süreklilik
Serebral Palsi tedavisinde başarı, tek bir kahraman yöntemin varlığına değil, aksine iyi koordine edilmiş, sürekli ve eş zamanlı multimodal yaklaşıma bağlıdır. Tedavi, her çocuğun karmaşık ve dinamik ihtiyaçlarına göre kişiselleştirilmiş olmalıdır. Multimodal strateji, farklı tedavilerin sinerjik etkisini kullanır (örneğin: BT-A gevşetir, yoğun PT güçlendirir, Ortezleme hizalamayı sağlar).15
SP tedavisinin bir “menü” gibi sabit seçenekler koleksiyonu değil, çocuğun gelişim boyunca değişen ihtiyaçlarına göre sürekli olarak ayarlanan dinamik bir “algoritma” olarak yönetilmesi gerekmektedir. Klinik uygulama, sınırlı yüksek kaliteli kanıt ve disiplinler arası entegrasyon eksikliği gibi zorluklara rağmen, AACPDM ve APTA gibi kuruluşların kanıta dayalı kılavuzlarını temel almalıdır.5
9.2. Nihai Uyarı: Tek Bir Tedaviye Odaklanmanın Zararı
Literatürdeki en önemli klinik uyarı, tedavinin tek bir disiplin üzerine yoğunlaştırılmasının, SP’nin kaçınılmaz ikincil komplikasyonlarını yönetmekte başarısızlığa yol açacağıdır.8 Tedavinin yalnızca bir yönüne odaklanmak, örneğin sadece fizyoterapiye güvenmek, kas kısalıklarının (kontraktürlerin) ilerlemesine, ağrının artmasına, sosyal izolasyona ve yaşam kalitesinin düşmesine neden olabilir.5 Bu, önlenebilir ikincil deformitelerin gelişmesine izin vererek hastanın uzun vadeli fonksiyonel bağımsızlığını tehlikeye atar.
Bu nedenle, klinik ekiplerin, spastisite yönetimi (BT-A/SDR), ortopedik cerrahi, yoğun görev odaklı rehabilitasyon, erken AAC uygulaması ve psikososyal destek bileşenlerini eş zamanlı ve koordineli bir şekilde uygulaması, Serebral Palsi’li bireyin maksimum fonksiyonel potansiyele ulaşmasının ön koşuludur.
Temel Literatür Kaynakları:
1
(Not: Bu rapor, mevcut en iyi bilimsel kanıtlara dayanmaktadır. Tedavi kararları, her bireyin kendine özgü klinik tablosu ve GMFCS düzeyi dikkate alınarak multidisipliner bir ekip tarafından alınmalıdır.)